در این مقاله به دیگر الزامات تهویه مطبوع در اتاق های ایزوله حفاظت شده بیمارستان پرداخته شده است
- تهویه با فشار مثبت را نسبت به راهروها و محیطهای مجاور برقرار کنید.
- حجم هوای تهویه حداقل 15 ACH که بیش از 3 ACH آن باید هوای تازه باشد.
- تمام هوای تازه و بازگردش شده را از طریق فیلترهای مناسب با راندمان حداقل 90% فیلتر نمایید.
- در اتاقهایی که برای جریان هوای آرام و خطی افقی طراحی نشدهاند، هوا را از سقف وارد و از نزدیک کف اتاق خارج کنید.
- از اشعه فرابنفش برای جلوگیری از عفونت های مرتبط با جراحی استفاده نکنید.
چالشهای خاص در تهویه مطبوع در اتاق های ایزوله حفاظت شده بیمارستان
یک چالش منحصر بفرد زمانی است که بیماری نیاز به هر دو اتاق ایزوله مثبت و منفی دارد. به طور مثال، یک بیمار دارای نقص ایمنی از یک بیماری عفونی مسری مانند سل رنج میبرد. مطالعات نشان داده حدود 15% از بیماران HIV از سل نیز رنج میبرند و این نشاندهنده یک معضل منحصر بفرد در طراحی است. این بیمار نیاز به حضور در یک محیط محافظتی برای سلامتی خود است اما نیاز به ایزوله بودن برای محافظت دیگران از بیماری مسری خود نیز دارد.
راهحل برای چنین بیمارانی بستری کردن آنها در اتاق با فشار مثبت به همراه یک اتاق انتظار که تحت فشار منفی نسبت به راهرو و محیط حفاظت شده است میباشد.
توجه: از طراحی سیستمهایی که بین فشار مثبت و منفی تغییر میکنند خودداری کنید.
طراحی تاسیسات مکانیکی در اتاقهای انتظار
وجود اتاق انتظار همیشه برای اتاقهای ایزوله با فشار مثبت و منفی به سه دلیل اصلی توصیه میشود:
- برای فراهم کردن مانع در برابر افت فشار و در مقابل ورود/خروج هوای آلوده به/از اتاق ایزوله وقتی درب سمت هوابند باز است.
- برای فراهم کردن محیطی کنترل شده که در آن لباس های محافظتی را می توان بدون آلوده شدن پیش از ورود به اتاق ایزوله پوشید.
- برای فراهم کردن محیطی کنترل شده که در آن تجهیزات و وسایل را می توان از اتاق ایزوله بدون آلوده شدن محیط های اطراف انتقال داد.
سه طراحی امکان پذیر برای جریان هوا و کنترل آن وجود دارد که تفاوت آنها در روابط فشار بین اتاق انتظار با اتاق ایزوله و راهرو است.
طراحی شماره 1: اتاق انتظار منفی نسبت به هر دو اتاق ایزوله و راهرو
این طراحی دو مزیت دارد: نیازی به هوای ورودی و متعادلسازی با اتاق انتظار ندارد و اگر اتاق انتظار آلوده شود همچنان حائل فشاری بین اتاق انتظار و راهرو وجود دارد.
عیب آن این است که: از آنجایی که اتاق انتظار نسبت به راهرو منفی است، شانس آلوده شدن اتاق انتظار بیشتر است.
طراحی شماره 2: اتاق انتظار مثبت نسبت به هر دو اتاق ایزوله و راهرو
این طراحی نیز دو مزیت دارد: نیازی به خروج هوا و متعادلسازی با حساسیت اتاق انتظار نیست و از آنجایی که اتاق انتظار نسبت به راهرو مثبت است، احتمال آلوده شدن اتاق انتظار کمتر است.
عیب آن این است که: اگر اتاق انتظار آلوده شود، آلوده شدن اتاق ایزوله نیز محتمل است. بنابراین، این طراحی توصیه نمیگردد.
طراحی شماره 3: اتاق انتظار در مجموع خنثی است؛ منفی نسبت به اتاق ایزوله و مثبت نسبت به راهرو
این طراحی بهترین ویژگیهای دو طرح دیگر را شامل میشود. مزایا از این قرار است: از آنجایی که اتاق انتظار نسبت به راهرو مثبت است، شانس آلوده شدن اتاق انتظار کمتر است و اگر اتاق انتظار آلوده شود، هنوز هم حائل فشار بین اتاق انتظار و اتاق ایزوله وجود دارد. اشکال آن هزینه افزایش یافته و پیچیدگی کنترل و متعادلسازی آن است.
مانیتورینگ فشار اتاق
- کنترل پویای تفاضل فشار باید به طور منظم اتفاق بیفتد تا اطمینان حاصل شود که اتاق در فشار مناسب قرار دارد. دو شیوه رایج کنترل فشار تفاضلی 1) سنجش ردیابی جریان (flow tracking) و کنترل و 2) سنجش فشار تفاضلی (differential pressure) و کنترل میباشد. در سیستم ردیابی جریان، میزان جریان خروجی و ورودی «از» و «به» فضا سنجیده و کنترل میشود تا نفوذ و برون نشت مطلوب را ایجاد کند.
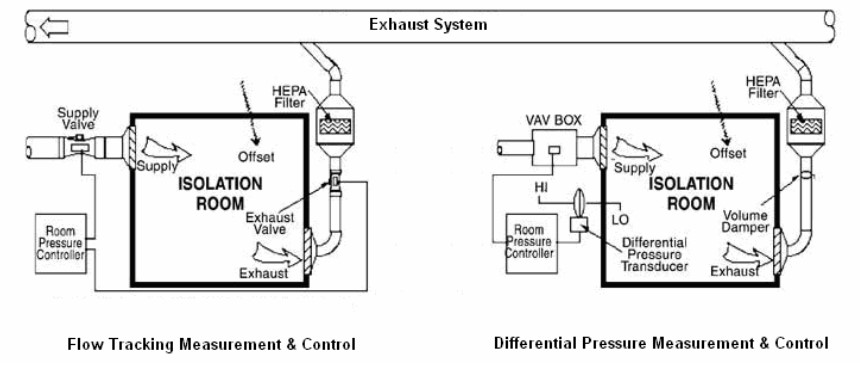
- در سیستم فشار تفاضلی، فشار تفاضلی حقیقی بین اتاق ایزوله و راهرو با سنجش سرعت هوای وارد شده از طریق یک حفره در پوشش بین اتاق ایزوله و راهرو که توسط فشار تفاضلی ایجاد میشود به دست میآید. با این حال، میزان این فشار تفاضلی که بسیار کوچک است، از دیگر عوامل مانند اثرات انباشته شده سازهای، اثرات آسانسوری، باد و غیره تأثیر میپذیرد و به همین جهت سنجش آن دشوار است.
- حسگرهای دقیق فشار فوق پایین تفاضلی وجود دارد اما هزینه آنها بسیار بالاست.
- قوانین مقرر کردهاند که روابط فشار هوا از اتاق ایزوله به اتاق انتظار یا راهروی مجاور توسط گِیج مکانیکی اندازه گیری شود. افت فشار هوا در امتداد فیلترها باید به وسیله اندازهگیری مکانیکی یا مانومتر سنجیده شود.
- اعمال فشار مناسب اتاق را میتوان با استفاده از دود در محل دربها که تقریباً یکچهارم اینچ باز نگه داشته میشوند تا جهت حرکت هوا دیده شود بررسی نمود. در هنگام بررسی این مورد باید دقت شود که درب ها حین آزمون حرکت نداشته باشند زیرا چرخشِ در، میتواند هوای بیشتری نسبت به تفاضل تهویه طراحی شده در اتاق جابهجا کند. این مهم پرواضح است که اگر نتوانید حرکت هوا را از طریق این روش تشخیص دهید، هیچ اعمال فشار عملی و مشخصی در اتاق وجود ندارد.
 تاسیسات نوین | دوره آموزش و طراحی تاسیسات مکانیکی ساختمان شامل نرم افزار تاسیسات، کتابهای تاسیسات و مقالات آموزشی
تاسیسات نوین | دوره آموزش و طراحی تاسیسات مکانیکی ساختمان شامل نرم افزار تاسیسات، کتابهای تاسیسات و مقالات آموزشی